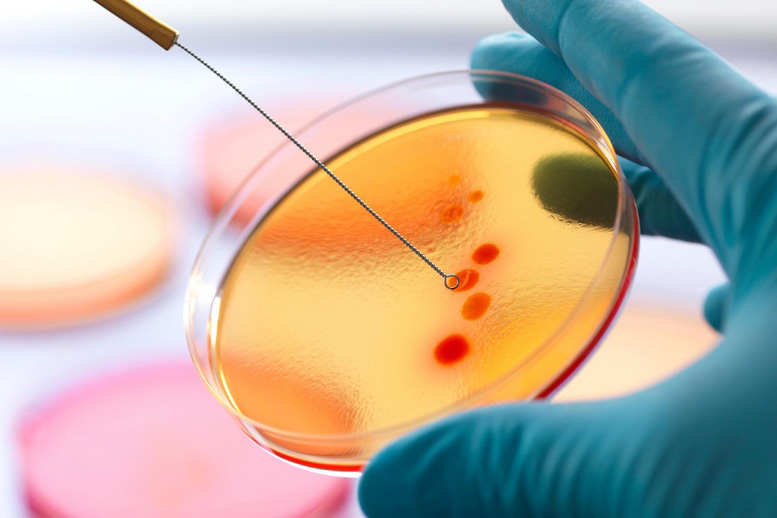
Еще три года назад эксперты ВОЗ предупреждали: есть страны, где два основных антибиотика, применяемых для лечения пневмонии, диареи и заражения крови, не действуют даже на половину пациентов. Речь в том числе о карбапене — препарате «последней линии обороны», который призывают на помощь в особо тяжелых случаях. А, скажем, устойчивость бактерий класса E.coli, вызывающих инфекции мочеточников, поднялась с нуля в 1980–е годы до как минимум 50% в наши дни. Недееспособными показывают себя «волшебные пули» против гонореи в Британии, а также в Австрии, Австралии, Канаде, Норвегии, Словении, Франции... Что, впрочем, удивляться, если потребление антибиотиков выросло на планете, по подсчетам журнала Nature, только с 2000 по 2010 год на 30%?
Да, самое обидное в этой ситуации, что сами же люди сделали все, чтобы довести ситуацию до ручки. Щедро антибиотики назначали (в том числе в животноводстве), неправильно принимали, не наращивали успех. Елена Лаптева, заведующая кафедрой пульмонологии и фтизиатрии БелМАПО, доктор медицинских наук, профессор, говорит, что разработка подобных средств — длительный процесс:

— На производство антибиотика, от написания формулы до появления его в аптеках, включая всевозможные клинические испытания и оформление необходимой документации, уходят десятилетия. Да, во фтизиатрии проблема стоит особенно остро. Резистентность туберкулезной палочки развивается очень быстро. Как удается справляться? Интенсивным путем. Если раньше мы говорили, что в схеме лечения может быть 3 противотуберкулезных препарата, то сейчас речь идет о 5 — 6. Добавляем антибиотики, которые были изначально разработаны для борьбы с различными другими инфекциями, и не только пульмонологическими. Пытаемся сочетать эти препараты, чтобы хоть каким–то образом усилить антибактериальное воздействие на резистентную туберкулезную микобактерию. Пока по большинству позиций нам все–таки удается справляться...
Многие годы в пользу палочкам Коха играло и то обстоятельство, что сами пациенты не осознавали, насколько важно строго придерживаться назначенной на месяцы вперед схемы, чтобы не прийти потом к патовой ситуации, когда болезнь уже ничто не берет. Поэтому несколько лет назад Минздрав пошел на то, чтобы социально помогать больным, которые ежедневно дисциплинированно посещают тубдиспансеры. К примеру, продовольственными наборами. С прошлого года начался и эксперимент по видеоконтролируемому лечению. Пациенту выдают смартфон и определенное врачом количество таблеток. И после каждого приема лекарства он должен отправлять медсестре изображение, подтверждающее, что препарат выпил... Впрочем, приверженность к лечению — общая беда. Вот и доктор Лаптева отмечает:

— Развитию в бактериях резистентности в первую очередь способствует неадекватное применение антибиотиков. Чтобы повлиять на ситуацию, Министерство здравоохранения уже приняло все возможные меры. И сегодня большинство антибиотиков в аптеках купить можно только по рецепту. Но мы по–прежнему часто сталкиваемся со случаями, когда люди принимают такие препараты не по показаниям — при гриппе и вирусной патологии. Это категорически неправильно! Сегодня мы приходим к тому, что при неправильном использовании антибактериальных препаратов (неправильной схеме, неправильной длительности, кратности, дозе) бактерии чуть ли не включают их в свой обмен и чувствуют себя абсолютно нормально.
Кстати, эксперты ВОЗ считают: вина здесь может быть обоюдная, и доктора тоже. Куда это, в самом деле, годится, если в Англии каждый шестой рецепт выписывается именно на антибиотик? Неужели нет других альтернатив?
На сами же бактерии обижаться грех. Они старше человечества — населили планету около 3,5 млрд лет назад, их находят и в вечной мерзлоте Северного полюса, и в горячих источниках, потому что лучше нас выучились выживать и приспосабливаются к новым условиям. Что им какой–то стрептомицин? И вообще, треть всего живого на Земле — именно микроорганизмы. С ними шутки плохи. Тем более с «волшебными пулями», которым в этой вечной битве миров по–прежнему нет замены.
КОМПЕТЕНТНО

— Устойчивость микроорганизмов к противомикробным препаратам — глобальная проблема здравоохранения. При этом уровень резистентности бактерий напрямую зависит от количества назначаемых и применяемых на практике антибиотиков. Например, в нашей стране в последние 4 — 6 лет отмечается многократный рост использования цефалоспоринов последних поколений и карбапенемов. Соответственно к этим классам антибиотиков отмечается и рост резистентности. Что делать? В первую очередь не лечить антибиотиками ОРВИ — это бесполезно, а применять их только по назначению врача. С другой стороны, надо вести аудит за обоснованностью назначения врачами антибактериальных препаратов. Также в медицинских учреждениях необходимо установить жесткий контроль за резистентностью бактерий, выделяемых от пациентов. Чтобы данные из бактериологических лабораторий поступали к докторам своевременно и те пользовались антибиотикограммами. Это поможет в подборе максимально эффективных средств, к которым те или иные микробы наиболее чувствительны. При этом, подчеркиваю, биологический материал для анализа должен забираться ДО назначения антибиотиков. Иначе возможность обнаружить бактерию резко уменьшается, а в случае выделения их чувствительность к антибиотикам будет сниженной. В то же время необходимо чаще пересматривать протоколы и режимы применения антибиотиков при конкретных заболеваниях. Кстати, работа по мониторингу резистентности микробов к антибиотикам в стране ведется с 2012 года. И эти данные могут использоваться как на локальном уровне, в конкретных медучреждениях и отделениях, так и в нашей лаборатории, где мы делаем сводный анализ по стране. С другой стороны, сами медучреждения должны назначать лечение эмпирически, исходя из своего опыта применения подобных средств, анализа чувствительности бактерий к ним на местах. И, наконец, необходимо разрабатывать новые и модифицировать известные антибиотики. Например, в этом году прошла информация, что американские ученые создали модификацию ванкомицина, который эффективнее старого в 1.000 раз. Также в мире уже развернуты научные исследования по поиску альтернативных средств — бактериофагов, вакцин, пробиотиков... Но все это требует больших денег и длительного времени.
Людмила ГАБАСОВА.
gabasova@sb.by
Надежда ДЕКОЛА.
dekola@mail.ru
МЕДИЦИНСКИЙ КАЛЕЙДОСКОП
Нет биодобавкам и сиесте
О новых двух врагах сердечников сообщили американские ученые — это переизбыток кальция и дневного сна. Последние исследования Каролинского института показывают: предрасположенность к ишемической болезни сердца и сердечным приступам связана не только с генами, но и с изобилием кальция в кровотоке. Дело в том, что он с болезнями системы кровообращения имеет единый генетический фундамент. Ученые выделили уже 6 возможных вариантов этой взаимосвязи, изучив медкарты более 184 тысяч человек. Но тут надо разделять БАДы с кальцием и богатые им продукты. Вторые однозначно полезны для сердечно–сосудистой системы, а первые — опасны, поскольку способствуют накоплению бляшек в сосудах, что также подтвердило специальное десятилетнее исследование. Для американцев это, конечно, определенный шок, ведь подобные биодобавки принимают 43% взрослого населения по принципу «чем больше, тем лучше», имея в виду здоровье костей и зубов. Оказывается, избыток кальция особенно вреден тем, кто в возрасте: у них он не укрепляет скелет и не выводится полностью из организма, а оседает в мягких тканях, накапливаясь, в частности, в аорте и артериях и увеличивая риск сердечного приступа. Чревата последствиями и долгая (не менее полутора часов) послеобеденная сиеста: угроза развития опасных хронических заболеваний возрастает тогда на 50%, в том числе гипертонии. 40 минут — это максимум, который можно себе позволить.
Бальзам на душу невротика
Может, все болезни и от нервов, но они продлевают жизнь — огорошили общественность сотрудники университета Эдинбурга, когда обследовали более полумиллиона человек в возрасте от 37 до 73 лет. Учитывались в том числе личная оценка добровольца своего уровня невротизма и состояния здоровья плюс курение, физическая активность, индекс массы тела, познавательные способности и медицинские диагнозы. И что вы думаете? Те, кому принято сочувствовать — люди нервные, эмоционально неустойчивые, тревожные, мнительные и себя не особо ценящие, — реже умирают вне зависимости от других проблем со здоровьем. Зато, парируют сотрудники университета Земмельвайса, они чаще маются от мигреней.